 SZ nr 51–54/2007
SZ nr 51–54/2007z 2 lipca 2007 r.
Konferencja "Służby Zdrowia"
Zdrowie kobiet
Grzegorz Napiórkowski
15 czerwca w Galerii Porczyńskich w Warszawie odbyła się konferencja "Zdrowie kobiet i zdrowie prokreacyjne – rola skutecznej profilaktyki raka szyjki macicy w Polsce" (współorganizatorem była redakcja "SZ").
W ostatnich miesiącach wiele konferencji poświęcono profilaktyce raka szyjki macicy. Wynika to z 2 przyczyn: wprowadzenia do obrotu szczepionki przeciw HPV oraz wdrożenia nowego systemu badań przesiewowych. Celem tej konferencji nie była jednak dyskusja o aspektach medycznych, ale refleksja o tym, jaki wpływ może mieć wprowadzenie nowych działań na tym polu na sytuację kobiet w Polsce. Debata zgromadziła lekarzy, polityków, urzędników odpowiedzialnych za politykę zdrowotną, samorządowców, specjalistów od kampanii społecznych, przedstawicieli mediów.
Madeleine Albright, była sekretarz stanu USA, w wystąpieniu otwierającym konferencję zwróciła uwagę na szczególny wymiar zdrowia kobiety: dla niej, ale również jej rodziny, a w szczególności dzieci.
- Mimo że w ostatnich latach sytuacja kobiet w wielu krajach się poprawiła, wiele z nich zajmuje ważne funkcje w życiu społecznym i politycznym, to nadal istnieją miejsca na świecie, gdzie kobiety nie mogą oczekiwać respektowania swoich praw. A do podstawowych należy prawo do zdrowia. Dlatego kobiety domagają się od rządzących podejmowania takich działań, które im je zapewnią. Codziennie z powodu raka szyjki macicy umiera 5 Polek. To bardzo zła wiadomość. Wcześnie wykryta choroba jest przecież całkowicie wyleczalna, funkcjonuje bezpłatny system badań przesiewowych, a mimo to Polska ma jeden z gorszych wyników w Europie. Na szczęście, otrzymujemy nowe narzędzie do walki z rakiem szyjki macicy. Od czasu, kiedy byłam pierwszy raz w Polsce, widzę, jak wielkich zmian dokonał wasz kraj. Wierzę, że na polu walki z rakiem uda się również dokonać przełomu, tak by polskie kobiety i ich dzieci mogły się czuć bezpiecznie – powiedziała M. Albright.
Zdaniem dr. Marka Kane'a, dyrektora Children's Vaccine Program, w Polsce efektywnie funkcjonuje system profilaktycznych szczepień ochronnych, natomiast w innych programach profilaktycznych, w tym w profilaktyce raka szyjki macicy, jest jeszcze dużo do zrobienia. W sytuacji Polski, jego zdaniem, nie do zaakceptowania, zarówno z punktu widzenia etycznego, jak i politycznego, jest niewprowadzenie szczepień przeciwko HPV. Powszechne szczepienia przeciw HPV mogą być bowiem porównywane do szczepień przeciwko HBV; obecnie szczepionka jest rutynowo stosowana u wszystkich dzieci w 80% krajów, również najbiedniejszych. Niemniej pomiędzy jej rejestracją a upowszechnieniem szczepień w krajach rozwijających się upłynęło kilkanaście lat, a bodźcem do ich wdrożenia były działania w krajach wysoko rozwiniętych.
Zdaniem dr. Kane'a, w przypadku szczepionki przeciw HPV nie należy pozwolić na tak długi okres jej wprowadzania. O ile w przypadku szczepionki przeciw HBV najpierw szczepiono grupy wysokiego ryzyka (np. personel medyczny), o tyle ze szczepionką przeciw HPV byłoby to trudne do uzasadnienia, ponieważ do grupy ryzyka należą wszystkie aktywne seksualnie kobiety. I dlatego powinny zostać podjęte szerokie działania mające doprowadzić do najszybszego wprowadzenia do obowiązkowych kalendarzy szczepień immunizacji przeciw HPV.
Za optymalny wiek szczepienia uznaje się okres przed spodziewaną inicjacją seksualną, różny w poszczególnych krajach. Wprowadzenie szczepień powinny poprzedzić wielokierunkowe działania, obejmujące współpracę władz publicznych z podmiotami prywatnymi, ustalenie przez producentów cen akceptowanych w danym kraju, wyliczenie ceny, przy której szczepienie jest faramkoekonomicznie opłacalne itp. Nie ulega też wątpliwości, że każdy kraj będzie musiał wypracować własną strategię równoważenia nakładów na badania przesiewowe oraz na koszty szczepienia.
Profilaktyka w raku szyjki macicy w Polsce funkcjonowała w sposób niewłaściwy, jesteśmy pod tym względem daleko w tyle za krajami europejskimi, gdzie na przełomie ostatnich dziesięcioleci znacząco spadła liczba zachowań na raka szyjki macicy, a liczba zgonów zmalała o 75%. W Polsce ta liczba utrzymuje się od blisko 20 lat na niezmienionym poziomie. Świadczy to dobitnie o nieefektywności naszego programu skriningowego.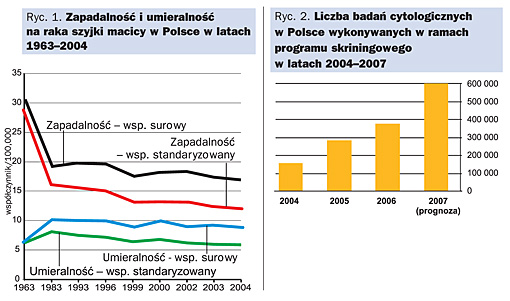
Sytuacja ma się poprawić w wyniku stworzenia nowego systemu badań przesiewowych. Od marca 2007 r. co tydzień 500 tys. Polek otrzymuje listy – zaproszenia do wykonania badania cytologicznego. W mediach jest przeprowadzana akcja informacyjna o istocie badań i ich znaczeniu.
W programach skriningu z roku na rok uczestniczy coraz więcej Polek. O ile w 2004 r. było ich 155 tys., to w 2007 r. – według prognoz – badanie wykona 600 tys., co stanowi prawie czterokrotny wzrost. Wynika to ze zmian systemu badań przesiewowych, ale również – zwiększenia świadomości kobiet. Należy się spodziewać, że doprowadzi to w najbliższych latach do zmniejszenia częstości występowania raka szyjki macicy oraz zwiększenia efektywności leczenia. Ale osiągnięcie pełnej efektywności systemu badań przesiewowych również wymaga czasu.
Problemem jest niska zgłaszalność. I nie wiadomo, czy jest ona efektem braku zrozumienia wagi tych badań wśród kobiet, czy też tego, że wykonały one badanie w gabinecie prywatnym i nie widzą potrzeby powtarzania go w programie powszechnego skriningu.
Do tej pory żadne z gremiów profesjonalistów nie wyraziło swojego zdania na temat wpływu szczepienia na przeprowadzanie skriningowych badań cytologicznych. Nie ma klinicznych doświadczeń, czy w przyszłości będzie można "rozluźnić" skrining i tym samym – zmniejszyć jego koszty. Propagatorzy szczepień zapewniają, że tak się stanie, ale nie ulega wątpliwości, że odpowiedź na to pytanie poznamy za 15-20 lat. Do tej pory wszystkie kobiety, również zaszczepione, będą musiały się poddawać badaniu cytologicznemu, zgodnie ze schematem skriningu. To, czego można oczekiwać, to zmniejszenie liczby kobiet, u których potrzebne będzie rozszerzenie diagnostyki. Jednak nie spowoduje to znaczącego spadku kosztów badań przesiewowych. Dopiero nowe dane kliniczne pozwolą na zmianę schematów badań profilaktycznych. Dlatego obecnie nie powinno się przesuwać środków z programów skriningowych na rzecz programu szczepień przeciwko HPV. Istnieje potrzeba znalezienia dodatkowych środków na szczepienia w budżetach ochrony zdrowia.
W przypadku Polski – z tak złymi współczynnikami śmiertelności na raka szyjki macicy – wprowadzenie szczepień przeciw HPV może się okazać bardziej opłacalne niż w krajach z efektywnie działającymi systemami skriningowymi.
Bardzo istotna deklaracja padła podczas konferencji z ust wiceministra zdrowia Jarosława Pinkasa, że nadszedł już czas rozważenia, w jaki sposób wdrożyć program aktywnej profilaktyki zakażenia HPV. Minister oświadczył, że w najbliższych tygodniach odbędzie się dyskusja pomiędzy przedstawicielami MZ i NFZ nad planem działań.
Niezależnie od przedsięwzięć ogólnokrajowych, władze samorządowe przystępują już do programu szczepień. W powiecie inowrocławskim opracowano projekt szczepienia wszystkich 12-latek. W latach 2008-2010 zaszczepionych ma być 2317 dziewczynek. Środki na pokrycie kosztów akcji oraz edukację i kampanię medialną mają pochodzić z budżetu powiatu, budżetów gmin oraz z finansowania zewnętrznego. Niewątpliwie inicjatywa ta będzie cennym doświadczeniem zarówno dla innych samorządów, chcących realizować podobne projekty profilaktyczne, jak również dla decydentów na szczeblu ogólnokrajowym.
Dla lekarzy wprowadzenie szczepionki przeciwko onkogennym typom HPV jawi się jako kolejna rewolucja w medycynie: przełom porównywalny z tym, jaki dzięki szczepieniom ochronnym udało się osiągnąć w walce z chorobami zakaźnymi. Szczepionka przeciwko HPV, przecinając jeden etap etiopatogenezy raka szyjki macicy, ma szansę stać się kolejnym przełomem. Jeżeli potwierdzą się założenia propagatorów profilaktyki infekcji HPV, za kilkadziesiąt lat problem raka szyjki macicy może zniknąć jak problem ospy. Pesymiści twierdzą jednak, że już niejednokrotnie ogłaszano przełomy w medycynie, po czym po cichu lub z hukiem się z tych zapowiedzi wycofywano.
Wprowadzenie powszechnych szczepień przeciw HPV może napotkać trudności finansowe. Objęcie powszechnym szczepieniem wszystkich nastolatek jest bowiem bardzo kosztowne. Co więcej, efekty dzisiejszych działań będą widoczne za kilkanaście-kilkadziesiąt lat. Jednocześnie szczepienia ochronne przeciw HPV są wciąż jeszcze na początkowym etapie. Preparat jest zarejestrowany dopiero od roku, a doświadczenia kliniczne z jego udziałem sięgają kilku lat. Ocenia się, że szczepienie będzie w stanie zapobiec 70% przypadków raka; nie stanowi zatem całkowitej ochrony. Nie wiadomo też, jak wpłynie wprowadzenie szczepienia na skuteczność badań przesiewowych ani jak długo jest skuteczne. Czy wprowadzenie szczepionki zabezpieczającej przed dwoma tylko onkogennymi typami nie spowoduje promocji innych typów?
Obecnie jest zarejestrowana tylko jedna szczepionka, ale niebawem powinna zostać zarejestrowana kolejna, co może doprowadzić do konkurencji między producentami i spadku cen. Trudno więc jednoznacznie odpowiedzieć, czy nadszedł już czas na wprowadzenie powszechnego szczepienia. Dyskusje trwają na całym świecie, ale przeniesienie doświadczeń z innych krajów może nie być łatwe.
Nie ulega jednak wątpliwości, że o tym problemie należy dyskutować. Im więcej zostanie uczynione w profilaktyce infekcji HPV, jak również w dziedzinie badań przesiewowych – tym większe mamy szanse na poprawę fatalnych statystyk.